【山王病院 名誉病院長 堤 治先生インタビュー】プレコンセプションケア・卵子凍結は少子化対策として期待できるか!?
山王病院 名誉病院長 堤 治先生に取材をさせていただきました。本記事では、女性の健康を妊娠前から守る「プレコンセプションケア」の重要性を中心に、月経やホルモンの理解不足、HPVワクチン接種の現状、卵子凍結や卵子提供などの選択肢、さらに社会全体で少子化対策に取り組むための課題と展望について解説します✨
体外受精が「10人に1人」の時代に
「先日厚労省から2024年日本の出生数は686,061人、合計特殊出生率は1.15で、ともに史上最低であると報告されました(図1)。」想定以上に進む少子化は様々な問題を投げかけます。これに対して体外受精で生まれた子どもの数をご覧ください(図1右上)。少子化と反比例するように年々増加して7万7千人を超えました。
1978年世界で初めて体外受精が成功したイギリスのエドワーズ後年ノーベル賞に輝きました。当時駆け出しの産婦人科医であった私はこのニュースに感激し、1979年から卵子研究に取り組んで、体外受精治療に携わってきました。1999年には100人に1人に達したことに驚きましたが、少子化の進む昨今では体外受精による出生が10人に1人となるほど増加し、世界に類をみない体外受精大国となっています。これは、自然妊娠する人が減ってきた一方で、体外受精に頼らざるを得ないケースが増えているという現実でもあります。
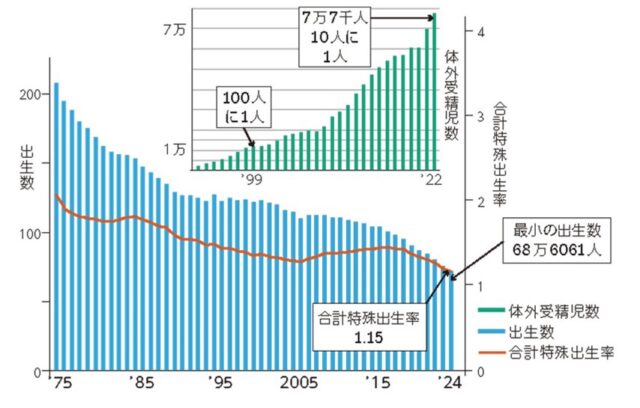
図1.出生数・出生率の減少と体外受精児数の増加 日本医事新報:2025年8月
治療件数は世界一、でも妊娠率は最低レベル
「日本の体外受精の治療件数は世界一です。ただ、治療周期あたりの妊娠率は最低です。」
というと驚かれるかもしれません。体外受精治療件数の国際比較をみて下さい。日本がトップレベルであることは一目瞭然です(図2a)。治療成績で一番大切なのは妊娠率ということができます。そこで治療(採卵)当たりの妊娠率を見てみましょう(図2b)。日本は世界で最低レベルの成績です。日本の生殖医療技術は世界の水準を上回っていることは間違いないので、なぜかという疑問が湧きますね。
答えは日本の治療を受ける患者さんの年齢にあります。図2cに示すように治療を受ける患者さんの年齢のピークは40歳にあります。年齢があがると体外受精による着床率や妊娠率は下がり、逆に流産率はあがります(図2d)。諸外国と比べ、体外受精治療を受ける患者さんの年齢が平均で5歳ほど高いため、治療成績が下がっています。
2024年には、45歳以上の母親からの出生数が1,733人(全体の0.25%)となり、増加傾向にあります。これは生殖医療の進歩による成果の一つといえるでしょう。しかし、35歳と45歳の方の体外受精の成績を比較すると、その差は非常に大きく、厳しい現実が見えてきます。採卵のことは体外受精の項で説明しましたが、採卵数は加齢とともに減少し、45歳では35歳の約10分の1以下となります。さらに、得られた卵子が順調に育った場合でも、移植して妊娠に至る確率は10分の1以下に低下します。結果として、妊娠までに要する労力や費用は35歳と比べて約100倍かかる計算になります。また、出生児の染色体異常の一例として、ダウン症の発症頻度も35歳では約0.3%なのに対し、45歳では約5%と10倍以上に上昇しています
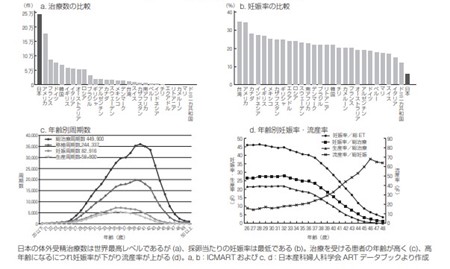
図2.日本の生殖医療の現状と問題点
Dr堤と学ぶ初めて不妊治療(ロギカ書房)
妊娠・出産が「後回し」になる社会
女性が活躍するにつれ、有職率が高まるにつれ、結婚、妊娠、出産年齢があがり、不妊治療を受ける人の割合も増えてきました。その一方で、欧米では有職率が高まっても、結婚や出産の年齢はそれほど変わっていません。日本では若いときに安心して妊娠・出産・育児ができる体制が整っていない社会の問題があると思います。不妊治療がステップアップするたびに、離職率も上がる。これは非常に大きな社会的問題です。
今、全体の出生数は減っていますが、先に述べたように45歳以上で出産する方の割合だけは増えています。費用についても35歳の方は保険が適用されますが、43歳以上では適用されず、すべて自費になります。私の実感では45歳以上の方が不妊治療で妊娠するまでに1000万円かかり、1000人妊娠するのに1000万円X1000人=100億円かかります。実際には1000万円かけても妊娠、出産に至らず断念する方が多く、1000万円X9000人=900億と見積もると合計1000億円になります。経済的負担だけでなく、肉体的負担、労働時間の損失などを考えると頭が痛くなります。
プレコンセプションケアの必要性
私は毎日、不妊治療外来を担当していますが、40歳の方に「あなたの卵子年齢は40歳です」と伝えると、「それは知らなかった、もっと早く教えてもらいたかった」と言われることがあります。図3に示すように、卵子は胎児の時に作られてだんだん減っていく運命にあります。また時間がたつにつれてエイジング変化を受けます。先にお話しした、年齢による不妊治療の成績の変化もそのためです。
「正確な知識・自分の体や健康への関心=プレコンセプションケア」が欠けていることが、この国の教育課題だと感じます。
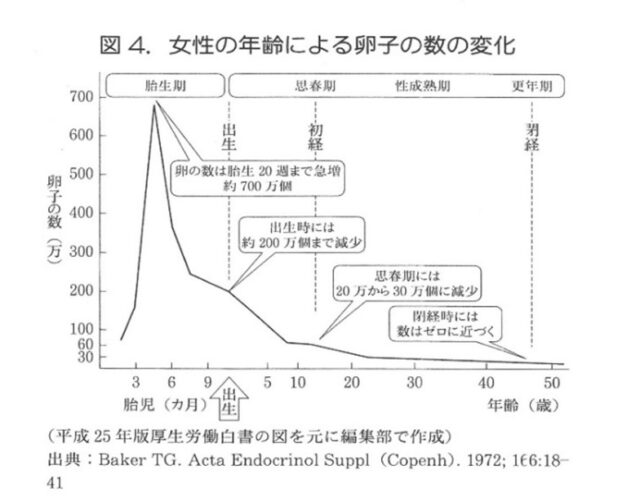
月経、ホルモン、病気の知識不足
プレコンセプションケアということばがでましたので、少し基本的なお話をさせてください。
「月経」は、ホルモンの変動が非常に大きいイベントです。図4に示すように周期的変化をします。エストロゲンやプロゲステロンは1ヶ月の間に1000倍に増えることもあります。
現在、月経の平均開始年齢は12歳ですが、昔は16歳でした。言い換えればホルモン(エストロゲン)の影響を早くから受けます。さらに妊娠、出産の回数が減りエストロゲンの影響を受けやすくなります。これによってエストロゲン依存性疾患といわれる子宮筋腫や子宮内膜症などの疾患も増えています。
子宮内膜症は、子宮の中ではなく卵巣や腸などに発生し、炎症や癒着を引き起こす病気です。不妊治療に来る方の5〜6割にこの疾患が見られます。
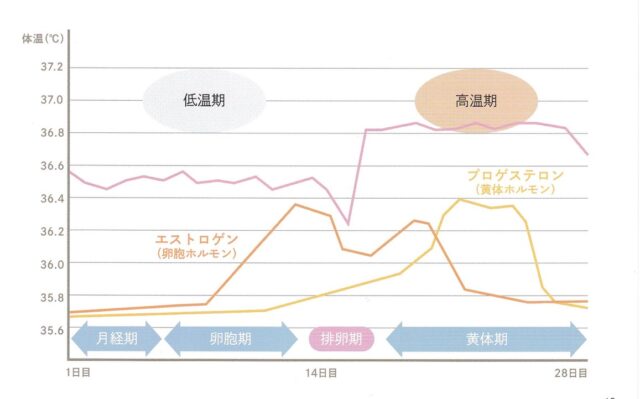
図4.月経周期とホルモンの変化
HPVワクチンの接種率が世界最低
ここでプレコンセプションケアが命を救うお話をします。
日本人の死因の第一は悪性腫瘍です。この中に予防できるがんがあります。ご存じでしょうか。子宮頸がんです。ヒトパピローマウイルスの感染が原因であり、ワクチンで予防が可能です。
図5に示すように、世界では接種率が80%以上の国が少なくありませんが、日本ではわずか0.8%しかありませんでした。このため、日本は子宮頸がんの発症率・死亡率が「増えています。」
ワクチン接種後におこる副反応が報告され、2013年には積極的な接種勧奨が停止されていましたが、2021年に接種勧奨が再開され、小学校6年から高校1年まで公費接種の対象となっています。
プレコンセプションケアを通して子宮頸がんがウイルス感染で生じること、コンドームの使用やワクチンで予防できることを知れば、子宮を摘出するような重い治療や、子宮頸がんによる死亡を未然に防ぐことが可能になります。
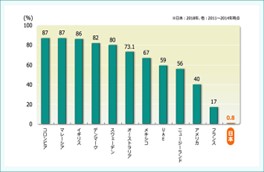
図5.HPV ワクチン接種率の国別比較
Garland SM et al. Clin Infect Dis. 2016; 63: 519-527. より作成
中絶とその後遺症、そしてPRP療法
日本では毎年十数万件の中絶が行われています。
世界では薬物による方法や手術でも吸引法が主流ですが、日本では「掻爬法」という方法がよくおこなわれています。子宮内容を削り取るため、子宮内膜を傷つけてしまうことがあります。その結果子宮内膜が薄くなりその後の妊娠が難しく難治性不妊の原因になることもあり注意が必要です。
子宮内膜が菲薄化した難治性不妊の患者さんには、再生医療の一つであるPRP療法(多血小板血漿療法)を行うこともあります。
コロナと妊娠の関係
コロナ禍では「妊娠して大丈夫か」「不妊治療は控えるべきか」という声が多くありました。しかし、実際にはコロナウイルスは胎盤を通らず、流産率が上がるというデータもありません。
ただし、妊娠中は免疫力が落ちるためコロナ感染が重症化することも事実です。重症化してICU管理になる方は非妊婦さんの3倍と報告されています。ただしICU管理になる重症者はワクチン未接種者の方々です。だからこそ、ワクチンによる予防とプレコンセプションケアが大切です。
卵子提供ができない国・日本の選択肢
卵子の若さが着床率や妊娠率の大きく関係する一方で、子宮は相対的に年を取らない臓器ということができます。海外では卵子提供によって60代や70代の妊娠例が報告されています。ただし母体も高齢になり、決して勧められるものではありません。
卵子提供は海外では広く行われ、40代の不妊患者さんには卵子提供を第一選択としている国もあります。日本では基本的に卵子提供ができないため、海外に治療を受けにいく方もいますが、ここで浮かび上がってきたのが「卵子凍結」です。卵子の時計は戻すことができませんが、止めることは可能です。採卵し、凍結しておけば、その質はほぼ永久に維持できます。融かした時に壊れることも少なくなっており、技術は大きく進歩しています。
社会的卵子凍結が広がるには
卵子凍結とは、「将来の妊娠に備えて、卵子を人工的に取り出し、受精前の状態で凍結させて保存すること」をいいます。卵子凍結は大きく二つにわけることができます。「医学的卵子凍結」と呼ばれるものは、悪性腫瘍(がん)の治療で放射線や抗がん剤の投与を受けることで、卵子が死滅してしまうことに対するいわば「緊急避難」としておこなわれるものです。これに対して「社会的卵子凍結」あるいは「計画的卵子凍結」は健康な女性が卵子を凍結保存し、卵子の数の減少や質の低下を防ごうというものです。
社会的卵子凍結は既に欧米の多くの国では診療レベルの技術とされ費用対効果の高いケアであると認識されています。米国の一流企業の多くでは才能ある人材の採用、リテンションに効果があるとされ、企業イメージ、企業価値を上げるものだと考えられ、女性社員の福利厚生の一部として希望者の卵子凍結は助成されています。最近日本では一部企業だけでなく、東京都などの自治体も社会的卵子凍結に助成制度を始め、話題になっています。
最後に。
プレコンセプションケアによって、自分の体を知り、選択肢を持つことは、人生をより豊かにするきっかけにつながります。不妊治療、妊娠、出産、そして育児に至るまで、すべては「夫婦が共に」取り組むべきものですが、女性のリプロダクティブヘルスを守るためには社会全体でそのあり方を支え合うことが欠かせません。
一人ひとりの理解と協力が、誰もが安心して選択できる未来につながっていきます。
【インタビュイープロフィール】
山王病院 名誉病院長 国際医療福祉大学大学院教授
堤 治
https://www.sannoclc.or.jp/hospital/


よく読まれている記事

【ニュース】先進医療に「不妊症患者に対するタクロリムス投与療法」が追加

【ニュース・重要】「オビドレル」の出荷停止と今後の見通し

【助成金一覧】東京・神奈川更新のお知らせ

ホームページオープンのご挨拶


 厚生労働省ホームページ
厚生労働省ホームページ FCHは
FCHは







